病症介绍
这不同于免疫缺陷或使用免疫抑制剂后造成的抑制状态,不会导致自身免疫病的发生称为免疫耐受。引起免疫耐受的抗原称为耐受原。如自身组织抗原,引起天然免疫耐受;非自身抗原(如病原微生物和异种组织抗原等),在一定条件下可以是免疫原,也可以是耐受原。
早在20世纪中叶,科学家们就发现,在胚胎时期或新生儿,引入外源抗原,很容易诱导个体发生对该抗原的耐受,在正常情况下,胎儿与外部抗原刺激是隔离开的,它的淋巴系统只会遇到自身抗原,从而导致了自身免疫反应的消除。免疫系统在发育过程中学会了耐受,它的任务是通过T细胞和B细胞抗原受体基因的重排下产生随机的结构多样性,识别不期而遇的分子并作出反应,因而是一种获得性现象,需要抗原诱导才能产生,即便是对自身抗原的耐受也是如此。这就使Burnet学说于1960年获诺贝尔奖,[2]并对70年代免疫学的快速发展起到了巨大的推动作用。
病发条件
因而有下列情况之一者,耐受将形成:
1.外来抗原具有与机体表面抗原相同的表位。
2.在胚胎时期未建立与淋巴细胞接触,即人体免疫隔离部位(如眼晶状体蛋白等在正常情况下被屏障隔离于免疫系统之外,若因外伤溢出接触淋巴细胞,可诱导强免疫应答,导致交感性眼炎)。
3.机体免疫系统有缺陷,使得具调节作用的淋巴细胞生成有障碍。
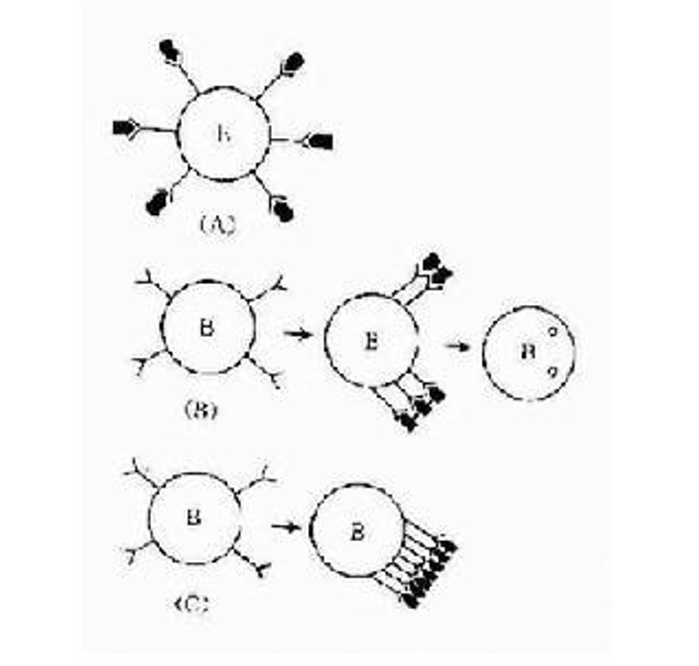
免疫耐受的机制
形成机制
固有性免疫耐受
(天然性免疫耐受)目前认为固有性免疫系统免疫耐受有两种机制:
1.缺乏识别自身抗原的受体。如吞噬细胞表面表达的多糖受体(如甘露糖受体)不识别正常细胞(无相应多糖,或被唾液酸等遮盖),使自身抗原处于被忽视的状态。2.某些细胞表面。存在抑制性受体或抑制性结构,如NK细胞表面存在的KIR,识别正常细胞表面的MHCⅠ类分子,活化并传递抑制性信号到细胞内,致使NK细胞不破坏正常自身细胞。当正常细胞由于某种因素(如病毒感染,各种理化因素等)发生结构改变时,可致上述二种细胞活化,对改变抗原结构的细胞发生应答,引起细胞破坏。
适应性免疫耐受
(获得性免疫耐受)包括中枢耐受和外周耐受。
1.中枢耐受:是指在中枢免疫器官(胸腺和骨髓)内,T和B淋巴细胞在发育中,尚未成熟前,能识别自身抗原的细胞克隆被清除或处于无反应性状态而形成的自身耐受。如T细胞在胸腺内发育过程中,经过阳性选择和阴性选择,识别自身抗原的未成熟T细胞凋亡。B细胞在骨髓内发育到表达mIgM的未成熟B细胞,经过阴性选择自身反应性细胞克隆消除或处于无反应性状态。
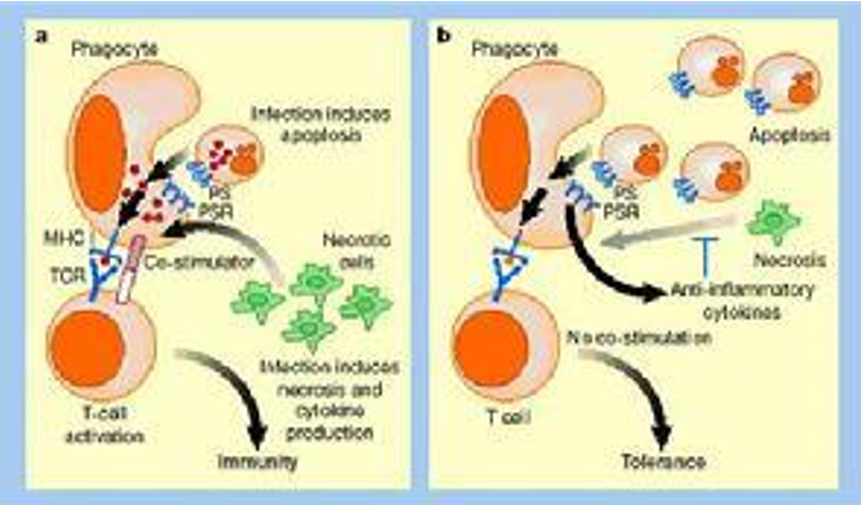
2.外周耐受:是指在外周免疫器官,成熟的T和B淋巴细胞遇到自身或外源性抗原形成的耐受。其发生机制有:
①克隆无反应性(clonalanergy,又称克隆麻痹),是指在某些情况下,T、B细胞虽然仍有与抗原反应的TCR或mIg表达,但对该抗原呈功能上无应答或低应答状态。如成熟T细胞活化需要两种(或两种以上)信号之一缺乏,T细胞不能被活化,处于无反应状态;成熟B细胞缺少刺激信号(如缺乏Th细胞辅助作用),不能活化,处于无反应状态。
②克隆忽视(clonalignorance),指免疫细胞接触不到“隐蔽抗原”,使抗原处于被忽视状态。
③活化诱导的细胞死亡(AICD),通过T细胞-B细胞或T细胞-T细胞之间的FasL(CD178)和Fas(CD95)的结合,启动AICD,使自身反应性T细胞或B细胞被消除。
④免疫调节细胞(如调节性T细胞)分泌抑制性细胞因子致免疫耐受。
⑤独特型网络可致免疫耐受。
人工诱导
(一)人工诱导免疫耐受的意义:用于自身免疫病、超敏反应性疾病、器官移植排斥等的治疗。
(二)人工诱导免疫耐受形成的条件:取决于抗原和机体二个方面。
抗原方面
1.抗原的性质,结构简单、分子小、亲缘关系近易诱发免疫耐受;2.抗原的剂量,高剂量的TI抗原可诱导B细胞产生耐受,低剂量与高剂量的TD抗原均可诱导T细胞产生耐受。抗原剂量过低,不足以激活T及B细胞,不能诱导免疫应答,导致低带耐受。抗原剂量过高,抑制性T细胞被活化抑制免疫应答,导致高带耐受。T细胞较B细胞更易于诱导耐受。低带耐受和高带耐受间的比较见下表。
3.抗原注射的途径,抗原经鼻内、口服、静脉注射最易诱导耐受,腹腔注射次之,皮下及肌肉注射不易诱导机体产生耐受。口服耐受是指体外给予抗原,通过肠道刺激外周免疫系统产生免疫耐受。
4.抗原在体内的持续时间,抗原持续存在刺激免疫耐受,抗原消失免疫耐受逐渐消退。
5.抗原不加佐剂易致耐受。
机体方面
1.免疫系统的成熟度,胚胎期或新生期易诱导免疫耐受,成年期不易诱导免疫耐受。
2.采用免疫抑制措施,如X线全身照射、胸导管引流、应用抗淋巴细胞单克隆抗体和免疫抑制剂等破坏、去除或抑制淋巴细胞。
3.使用第二信号阻断剂,如:抗CD40配体、胸腺内移植异种抗原等。
免疫耐受的机制
表现特征
1.对自身成分的免疫无应答性不决定于遗传,而是后天形成的。
2.自身耐受性形成的原因是自身抗原。
3.淋巴系细胞的抗原反应性无论自身抗原及非自身抗原均无定向表达,若将其中对自身的反应性细胞除去,结果可形成仅对非自身的免疫机制。不仅对自身成分,而且对外来抗原的免疫耐受性也可在后天形成。
诱发条件
免疫因素
①动物的年龄:在胚胎期建立免疫耐受性最易,新生期次之,成年期比较困难。这可能与机体在各时期的免疫系统成熟程度有关;
②免疫反应性的强弱:免疫反应性强的个体不易产生免疫耐受性,有免疫缺陷的动物,不管是自发的还是使用免疫抑制剂,都很容易诱发免疫耐受性;
③动物的种属:肠鼠和绵羊难以诱发免疫耐受性,兔和猴只有在胚胎期才能诱发免疫耐受性,小鼠、大鼠和地鼠比较容易诱发;
④免疫抑制剂的影响:这是一种外源性非特异性抑制免疫功能的因素。用大剂量X射线照射和用各种免疫抑制剂,可抑制全部免疫应答,而在给予适当剂量药物的同时给予抗原,可诱发对该抗原的免疫耐受性。
抑制因素
①抑制的性质:能诱发免疫耐受性的抗原物质称为耐受原。主要耐受原有蛋白质、细菌或病毒抗原、半抗原和合成多肽。不易从体内清除的抗原比易被清除的抗原容易诱发免疫耐受性。在体内不易被代谢的耐受原可比易被代谢的耐受原维持免疫耐受性的时间长;
②抑制的途径和方式;最易诱发免疫耐受性是静脉注射,其次是腹腔注射,再次是皮下注射。口服一般不能诱发免疫耐受性。如在注射抗原时使用免疫佐剂,也不易引起免疫耐受性;
③抗原抑制剂量:影响诱发免疫耐受性的因素很多,难以定出固定的诱发量。一般认为中等剂量容易诱发免疫应答,而不易诱发免疫耐受性。非胸腺依赖性抗原大剂量时比较容易诱发免疫耐受性;胸腺依赖性抗原用小剂量或大剂量均可诱发免疫耐受性。用大剂量抗原诱发的免疫耐受性称为高量免疫耐受性,用低剂量诱发的免疫耐受性称为低量免疫耐受性;
④抑制决定簇的密度:决定簇的密度愈大,愈容易诱发免疫耐受性。
人工终止
人工终止耐受是指使用拟抗原物质,特异性地破坏或终止已建立的免疫耐受性。通过终止耐受,可治疗肿瘤和慢性感染等疾病。终止耐受的方式有通过理化或生物因素改变耐受原结构,投给与耐受原结构类似的交叉抗原,提高第二刺激信号分子B7、CD40等的表达等。
自发终止
已建立了耐受性的个体如无抗原的再度刺激,免疫耐受性随着体内抗原被清除而自行消退,重新出现对特异抗原的免疫应答,此即为免疫耐受性的自发终止。
特异终止
使用各种模拟抗原物质,可特异地破坏已建立的耐受性。
1.注射化学结构改变的耐受原如通过理化及生物因素使抗原结构改变。
2.注射置换载体的新抗原将耐受原的半抗原部分连接到另一载体上,形成新抗原。例如,事先以BSA-DNP诱发家兔产生耐受性,将DNP连接至HAS上,若将其注射至耐受家兔,可使其再度出现抗DNP抗体,即原有的特性免疫耐受性终止。
3.注射与耐受原有交叉反应的抗原具有共同抗原决定簇的各种抗原物质能够诱导交叉反应。人体对自身抗原有免疫耐受性,接受交叉抗原刺激后,可能导致自身耐受性的终止,而出现自身免疫性。
医学研究
医学上对免疫耐受的研究,有助于对免疫疾病的治疗和预防。器官移植可使许多病人获救,但由于HLA不匹配,移植物难于长期存活,如能使受体建立有效的耐受,则器官移植术必将有惊人突破。
肿瘤是危害人类健康的主要疾病之一,机体免疫监视功能发生障碍时,对肿瘤抗原产生免疫耐受。如能破坏肿瘤抗原的耐受,恢复抗肿瘤活性,将能制止肿瘤的发生。
一些慢性传染病,长期难以治愈,就是发生了免疫耐受。如乙型病毒性肝炎等。如何中止免疫耐受,恢复机体免疫应答,对许多慢性传染病患者将是一个极大福音。
随着分子免疫学的研究和发展,免疫耐受在医学上将有关键性突破。
影响因素
抗原性物质进入机体后,有时导致正相免疫应答,有时导致免疫耐受或负相免疫应答。这两种不同免疫应答的出现,取决于诸多因素的影响,而主要与抗原物质及机体两方面的因素有关。
抗原方面的因素
(一)抗原的性质
耐受原仅是一个功能性定义,有许多因素可影响某抗原使之成为免疫原或耐受原。例如牛或人的丙种球蛋白(BGG、HGG)呈大分子聚合状态时具免疫原性,而分子较小的非聚合单体则是良好的耐受原。给动物注射这种耐受原后,对以后再注入的聚合丙种球蛋白表现为无应答。一般来说分子量小的抗原其免疫原性差,导致耐受能力强,并随分子量大小而递减或递增。例如多聚鞭毛素(分子量104KD)、单体鞭毛素(分子量40KD)及由单体鞭毛素提取的成分A(分子量18kD)三者的免疫原性依次递减,而致耐受原性则依次递增。
此外,可溶性抗原常为致耐原,而颗粒性抗原则易于引起正相免疫应答。易被吞噬细胞迅速摄取的抗原常诱发免疫应答,而缓慢或不易被吞噬细胞摄取的抗原则多为致耐原。抗原表位密度高,即抗原分子表面具有许多相同重复的抗原决定簇者,其致耐原强。
(二)抗原的剂量
足以诱导耐受的抗原剂量随抗原种类、动物的种属、品系及年龄、且参与效应细胞类型等的不同而有所差异。一般来说,抗原剂量越大所诱导的耐受越完全和持久。
Mitchison在1964年首先报告高、低带耐受性(high-zone,low-xonetolerance)现象。当他给小鼠注射低剂量(10-8M)与高剂量(10-5M)牛血清白蛋白(BSA)后,动物出现耐受。而中等剂量(10-7M)BSA引起良好的免疫应答。
T、B细胞产生耐受所需抗原剂量明显不同。T细胞所需抗原量较B细胞要小100-10000倍,而且发生快(24小时内达高峰),持续长(数月)。而B细胞形成耐受不但需要抗原量大,且发生缓慢(1-2周),持续时间短(数周)。
Waigle研究指出,小剂量抗原引起T细胞耐受,而大剂量抗原则引起T细胞和B细胞都耐受。
致耐受所需抗原量与个体的年龄有关,即随年龄相应增大。与抗原的类别亦有关,即强免疫原性抗原大量注入时能引起耐受,继续注入大量抗原使耐受性增强;胸腺非依赖抗原高剂量易致耐受,胸腺依赖抗原用高、低剂量均可引起耐受。
(三)抗原注射途径
一般来说,抗原经静脉注射最易诱导耐受性,腹腔注射次之,皮下及肌肉注射最难。但不同的部位静脉注射引起后果可各异。HGG经颈静脉注入引起免疫,肠系膜静脉注入引起耐受;IgG或白蛋白注入静脉能致耐受,注入周围静脉则引起免疫应答。有些半抗原经皮内注射能诱导抗体生成及迟发型变态反应,但通过口服则发生耐受性。
通过肠系膜及门静脉注射易于致耐受的原因可能是由于肝起着生物学过滤的作用,将抗原解聚,聚合抗原被肝内枯否细胞吞噬降解,从而除去了免疫原性强的抗原部分,剩下非聚合抗原进入外周血流或淋巴道。
机体因素
(一)年龄因素
年龄与耐受易感程度密切相关。Owen与Billingham等人的资料表明胚胎期与新生期的免疫系统接触抗原(不论是天然或人工的)后,极易导致终生或长期的耐受性。其后,许多实验证实这一现象的普遍性。这主要与免疫系统发育未成熟有关,体外实验证明未成熟细胞大30倍以上。成年机体一般亦不易诱导耐受,常须联合应用其他免疫抑制措施,以加速其诱导过程。
(二)遗传因素
小鼠免疫耐受及维持的难易程度随品系不同而异。自身免疫病好发鼠(NZB×NAW)F1品系难于诱导耐受,所诱导出的耐受性维持时间短。所有自发产生类似人类系统性红斑狼疮(SLE)品系小鼠不易用半抗原或非聚合的免疫球蛋白诱发耐受。
(三)免疫抑制的联合应用
前已提及,单独使用抗原一般不易对成年机体诱发耐受性,而常需要与各种免疫抑制措施联合应用。常用的有效方法是全身淋巴组织照射,应用抗淋巴细胞血清(anti-lym-phocyteserum,ALS),抗TH细胞抗体(人抗CD4、小鼠抗L3T4),环磷酰胺,环孢素A,糖类皮质激素等免疫抑制药物。
上述现象不仅已被许多实验所证明,而且在器官移植临床工作中已被证实是延长移植物存活的有效措施,认为是常规防止移植物排斥的方法。
单纯免疫抑制药物并不能诱导出抗原特异性的免疫耐受。这些药物必须与抗原联合应用,在免疫耐受形成过程中起促进作用,降低耐受原剂量,阻断抗原刺激后免疫活性细胞的分化。
例如环磷酰对抗原诱导免疫耐受有促进作用。现已证明,环磷酰胺同时作用于T及B细胞。它参与免疫耐受诱导的机制可能与其阻止B细胞表面免疫蛋白受体的再生有关。
又如全身淋巴组织照射时用铅板遮蔽骨髓、肺及其他生命重要的非淋巴器官,因此剂量即使高达40戈瑞(Cy)亦无副反应。这种处理可使机体胸腺及二级淋巴器官中已成熟的淋巴细胞受到破坏,造成类似新生期的状态。此时胸腺和二级淋巴器官中未成熟的淋巴细胞可重新形成集落,细胞表面虽有抗原受体表达但尚未发育成熟。因此,全身淋巴组织照射后能用多种抗原诱导出持久的免疫耐受,如输注同种异体骨髓能建立起同种骨髓嵌合体且不发生移植物抗宿主病。这种情况下,耐受性的维持与体内产生特异性的抑制细胞有关,称为天然抑制细胞。这种细胞见于新生及照射过的动物脾内,它们不具有通常T细胞表面标志,表型类似NK细胞,但对NK细胞敏感的靶细胞并无杀伤作用。
临床意义
首先,免疫耐受的诱导、维持和破坏影响着许多临床疾病的发生、发展和转归。人们企图诱导和维持免疫耐受性来防治超敏性疾病、自身免疫性疾病以及移植物的排斥反应。某些感染性疾病以及肿瘤生长过程中,设法解除免疫耐受、激发免疫应答将有利于对病原体的清除及肿瘤的控制。
根据免疫耐受发生机制的多样性,对Ⅰ型变态反应患者诱导免疫耐受的可能途径是通过B克隆清除或主动抑制。处理的方法有注射表面高密度多聚耐受原、变性蛋白抗原或脱敏疗法等。
自身免疫病的发生至今认为主要与自身耐受的破坏有关,去除导致耐受破坏的因素,当然有利于对自身免疫病的防治。
现代医学虽然已将古人幻想的器官移植变为现实,但同种异体免疫排斥现象仍是器官移植中主要存在的问题。免疫抑制疗法上的进步有利于延长移植物存活,但非特异抑制所带来的副作用仍有待解决。若能将特异抑制(免疫耐受)成功地应用于临应,收到较好的效果,无疑是在此领域中的重大突破。
在麻风及慢性粘膜皮肤念珠菌病患者中,若体内出现良好的细胞免疫应答,虽抗体生成低下或甚至缺如,临床预后仍良好,并常伴随有效的防御性免疫。反之,如细胞免疫水平低下,抗体效价虽高,而预后较差,多呈进行性感染。这种分离耐受现象对感染性疾病的预后有重要影响。乙型肝炎病毒携带者伴有极轻微的肝炎病变,可能与新生期发生感染而使机体对病毒产生部分耐受性有关。
在对肿瘤患者的免疫治疗中,解除患者的免疫耐受状态也是一项有意义的措施。美国两家实验室报导将一种协同刺激因子B7的基因转染黑色素瘤细胞,并用这种转染细胞进行防治黑色素瘤的实验性研究,获得可喜的成功。为这一领域的研究开阔了新的途径。

