简介
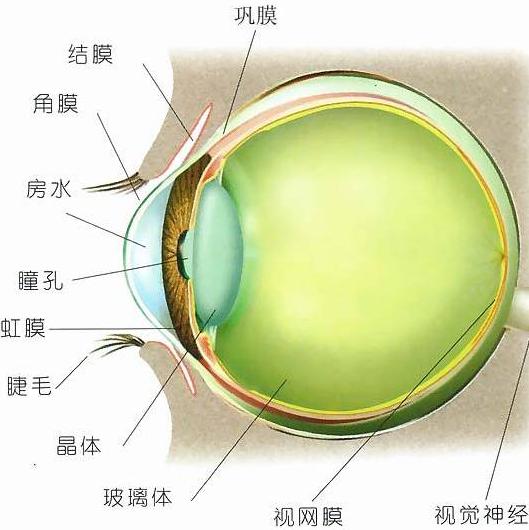
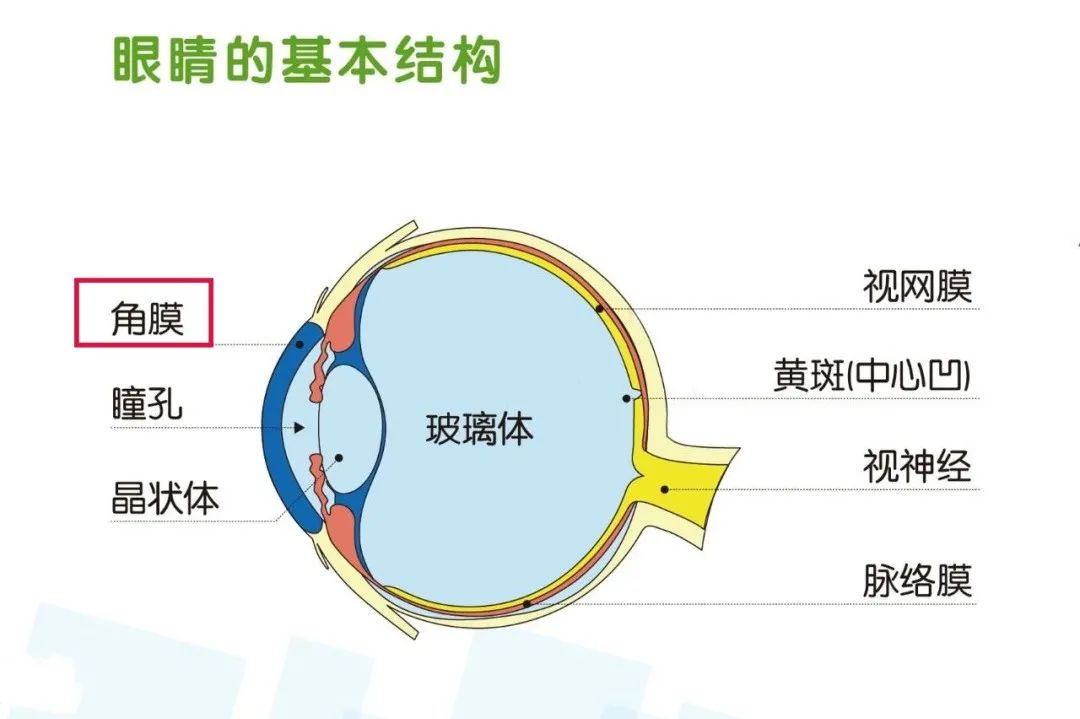
眼角膜完全透明,位于眼球前部,呈横椭圆形。占眼球外壁的1/6的角膜和巩膜一起构成眼球的外壁组织。眼角膜(Cornea)是眼睛最前面的凸形高度透明物质,覆盖虹膜、瞳孔及前房,并为眼睛提供大部分屈光力。加上晶体的屈光力,光线便可准确地聚焦在视网膜上构成影像。角膜有十分敏感的神经末梢,如有外物接触角膜,眼睑便会不由自主地合上以保护眼睛。为了保持透明,角膜并没有血管,透过泪液及房水获取养份及氧气。
具体分析
角膜完全透明,约占纤维膜的前1/6,从后面看角膜为正圆形,从前面看为横椭圆形。成年男性角膜横径平均值为11.04mm,女性为10.05mm,竖径平均值男性为10.13mm,女性为10.08mm,3岁以上儿童的角膜直径已接近成人。中央瞳孔区约4mm直径的圆形区内近似球形,其各点的曲率半径基本相等,而中央区以外的中间区和边缘部角膜较为扁平,各点曲率半径也不相等。从角膜前面测量,水平方向曲率半径为7.8mm,垂直方向为7.7mm,后部表面的曲率半径为6.22-6.8mm。角膜厚度各部分不同,中央部最薄,平均为0.5mm,周边部约为1mm。角膜的前后表面可以近似认为球面,其曲率半径值分别为 7.7毫米(前表面)和 6.8毫米(后表面)。所以角膜在切面上如同一个凹半月形透镜。
作用
眼角膜的感觉神经丰富,主要由三叉神经的眼支经睫状神经到达角膜。如果把眼睛比喻为相机,眼角膜就是相机的镜头,眼睑和眼泪都是保护“镜头”的装置。在我们毫无知觉的情况下,眼皮会眨动,在每次眨眼时,就有眼泪在眼角膜的表面蒙上一层薄薄的泪膜,来保护“镜头”。由于眼角膜是透明的,上面没有血管。因此,眼角膜主要是从泪液中获取营养,如果眼泪所含的营养成分不够充分,眼角膜就变得干燥,透明度就会降低。角膜也会从空气中获得氧气,所以一觉醒来后很多人会觉得眼睛有些干燥。眼泪的成分和血液的液体部分很相似,胆固醇和卵磷脂等油性成分附在角膜表面,以抑制水分的蒸发;而其中被称为溶菌酶的酶,具有杀菌的功能,可以保护接触到外界空气的角膜感染细菌。
结构详述
角膜的解剖和生理角膜从结构上可分为5层:上皮细胞层、Bowman层、基质层、Descemet膜、内皮细胞层。角膜透明而无血管,但具有丰富的感觉神经组织,具有一定的形状、大小、厚度和曲率半径,还具有一定的屈光力,在眼球屈光中占有重要的地位。此外,它还与巩膜组织一起对精细的眼球内容物提供特殊的保护作用,正因为角膜组织具有特异的性能,角膜病也就具有自己的特色。
上皮细胞层
上皮细胞层厚约50微米,易与Bowman层相分离,由5~7层细胞组成,共有3种类型细胞:基底细胞、翼状细胞、扁平细胞。上皮细胞间以桥小体相接,构成致密的质膜,这层致密坚固的屏障可阻止大部分微生物的侵入,阻止泪液中液体和电解质进入基质层,使得角膜处于相对脱水状态。
上皮细胞层是角膜抵御外来侵犯的第一道重要防线, 是一种非角化鳞状上皮。角膜上皮细胞层生长迅速,结合牢固,对绝大多数的细菌和毒素有很大的抵抗力,破坏后可以再生,24小时即可修复,且不留瘢痕。由于该层神经丰富,感觉灵敏,轻微损伤,即有明显异物感。由于角膜暴露在外,角膜上皮很容易遭受损伤,给致病微生物以可乘之机,故角膜的感染很常见。如稻谷等角膜异物损伤后处理不当,有导致角膜溃疡以至穿孔的危险。
前弹力层
Bowman层位于上皮基底膜后面,厚约8~14微米。用光镜观察是一层相当均匀的非细胞层,但通过电镜观察,该层是类似基质的特殊层,并非真正的膜,而是表层基质的致密层,由胶原纤维组成,不能与基质层分离,只在灵长类可见。该层不能再生,损坏后会成为不透明的疤痕组织。该层上有小孔,角膜神经由此到达上皮。 前弹力层由胶原纤维构成的无细胞的薄膜,实际并无弹性。作为上皮细胞附着的基础,它受损伤后不能再生,代之以纤维组织。对创伤、机械和感染具有一定的抵抗力。
基质层
基质层占角膜厚度的90%,主要由胶原纤维、粘合物质和角化细胞组成。基质的胶原纤维很规则、均匀,胶原纤维束构成片状,层层紧密相叠,基质层的层状结构使角膜在剥离术中可以相当容易地分离。粘合物质由角朊硫酸盐、软骨硫酸盐组成,充盈纤维及细胞间隙。肿胀的角膜,粘合物质增加,胶原纤维大小无改变。
透明、无血管,为排列整齐的相同屈光指数的角膜小体、胶原纤维和粘合物质组成200~250层平行排列的纤维小板,各纤维板层又成十字交叉排列,这就有利于光线通过和屈折。由于没有血管直接供应而代谢缓慢,病理代谢产物不易除去,炎症过程常迁延难愈。角膜基质层的透明性决定于角膜小体的完整均匀与否,任何外伤或炎症破坏了角膜小体,即使愈合后,也终将遗留程度不等的混浊,即角膜翳,影响其弯曲度和透明度,从而使视力受损。
后弹力层
Descemet膜由内皮产生,大约10微米厚,与Bowman层不同,
Descemet 膜能轻易从基质层脱离,位于基质层和内皮细胞层之间,为内皮细胞的分泌产物。是一层有弹性、无结构、极有抵抗力的透明薄膜,比较坚韧,对机械张力和微生物有较强的抵抗力,损伤后可以再生。
内皮细胞层
内皮细胞层由一层六角形内皮细胞所形成,厚约5微米,宽18~20微米,直接与房水接触,这层细胞的再生是受限制的,内皮可用角膜内皮显微镜观察或拍摄。内皮细胞的密度随年龄增大而减低,同样,因损伤、炎症、眼部手术而引起的细胞丢失,通过增大细胞、减低细胞密度来代偿完成的。虽然部分细胞因年龄或疾病而增大,但是另一些细胞保持大小不变,这样均匀的内皮群落就会逐渐变得参差不齐。出生时内皮细胞密度约3000/mm2,随年龄的增大其密度逐渐下降,至成人阶段细胞密度降为1400-2500/ mm2,同时,其细胞构型亦失去规则的六角形布局。角膜内皮细胞的屏障和主动液泵功能对于角膜保持正常厚度和透明性是极其重要的。眼球手术、创伤、药物毒性、炎症、高眼压和其它各种病理性刺激均可以使角膜内皮细胞大量死亡。一旦角膜内皮细胞密度低于维持内皮细胞生理功能的临界密度(400-700/ mm2),角膜将出现不可逆的病理性改变。
内皮细胞层是由单层六角形扁平细胞镶嵌而成,从生下直至死亡,细胞不能再生,衰老与死亡的细胞留下的位置,靠其他内皮细胞的扩大移行来铺垫。受损后亦由邻近内皮细胞增大、扩展和移行滑动来覆盖。内皮细胞层不断地将基质层中的水分子排入前房,使基质处在脱水状态而保持透明,因此它的功能是否正常,关系到整个角膜能否透明,也是如何保存角膜移植供体材料的重要研究方向。
症状体现
由于眼角膜是透明的镜头,上面没有血管。因此,眼角膜是从泪液中获取营养,如果眼泪所含的营养成分不够充分,眼角膜就变得干燥,透明度就会降低眼角膜是眼睛眼前部无色透明的表层,它是人眼的主要构成元素,它像汽车的挡风玻璃一样容易损坏[1]。
眼角膜 症状1、如果角膜因疾病、外伤、感染变得混浊。
眼角膜 症状2、或有其他原因视力就会骤然下降。
角膜折射
角膜实质的折射率约为1.376,而与角膜后表面接触的房水的折射率是1.336。
关于面折射力,应用通常的公式,可得:
前面折射力=1000(1.376-1)/ 7.7= 48.83D
后面折射力=1000(1.336-1.376)/ 6.8=-5.88D
因此,整个角膜的等价折射力约是 43D,占整个眼光学系统折射力的2/3以上。然而当角膜缺乏泪液保护时,其前面的折射力就会减弱,从而使视网膜像变得相当模糊。
移植手术
角膜移植手术分两类:即穿透性角膜移植和板层角膜移植手术。
1.穿透角膜移植是以全层透明角膜代替全层混浊角膜的方法,用一定直径的环钻钻去有病变全层角膜,然后用同样口径或略大一些的环钻,钻取供体角膜片,作10-0尼龙线严密地缝于受主角膜上。适应症按其手术目的可分为光学性、治疗性、成形性、美容性等方面。 光学性角膜移植:是指为达到光学目的(角膜透明)所施行的角膜移植术,常见的适应症为圆锥角膜、各种原因所致的角膜瘢痕、各种角膜营养不良、各种原因的所致的角膜内皮细胞功能衰竭。治疗性角膜移植:用以治疗角膜疾病、控制感染、缩短疗程、挽救眼球主要适应症为化脓性角膜疡、眼化学伤、蚕蚀性角膜溃疡、角膜边缘变性等。成形性角膜移植:以恢复角膜的组织结构为目的的角膜移植,如角膜变薄、穿孔的角膜病变。美容性角膜移植:主要用以改善角膜外观。适合于已失明的角膜白斑患者。
2.板层角膜移植是一种部分厚度的角膜移植,只切除有病变的角膜浅层组织,深层比较完好的受主角膜仍然保留作为移植床,然后取同样大小和厚度的供体角膜前层角膜片,缝于受体角膜的创面上。板层角膜移植不穿透前房,属于眼外手术,一般不扰动眼内组织,并发症较少。故凡角膜病变未侵犯角膜深层,而内皮生理功能健康或可复原者,均可行板层角膜移植术。临床常用于中浅层角膜斑留或角膜营养不良性混浊,进行性角膜炎或溃疡、角膜瘘、角膜肿瘤。 角膜移植手术仅仅是角膜移植的一部分,术后的处理和自我保健对角膜移植成功也起到很重要作用。角膜移植术后约1~2周可出院,因角膜移植术的免疫排斥反应问题是导致术后失败的主要原因,故病人出院后还需继续用药治疗。一般术后局部滴用皮质类固醇眼药水或环胞霉素A等,需三个月;全身应用糖皮质激素等免疫抑制药物需一个月,部分受体角膜条件差的病人用药时间更长。由于这些药物的副作用较多,用药时间、方法和剂量要严重按医嘱执行,不能随意加减,更不能随意停药,以防激素反跳等不良反应。病人要按时复诊,尤其是出院早期应每周一次;若病情无特殊,一个月后可每月一次,待角膜缝线拆除后,每三个月复查一次,如有特殊情况需随时复诊。穿透性角膜移植的缝线一般于术后6月-12月;板层角膜移植一般于术后3月-6月,但具体时间复查时由医生确定。
移植材料
角膜移植材料根据其来源可分为:活体捐赠与尸体捐赠。所谓活体捐赠顾名思义供体是活人,因外伤、视神经疾患、颅内疾患等原因导致失明(无光感)而角膜却是完好无损的眼球,均是合适的供体。
浙江省人民医院眼科中心分别于2006年3月与12月成功完成两例活体角膜移植,其中一例为全国首例盲人活体捐赠角膜。但是,国内的角膜移植材料绝大多数还是来源于新鲜尸体(供体),一般情况下6月-60岁且角膜健康者均适合,尤其死于急性疾病或外伤,其中以介于18-35岁最佳;六个月以内的婴儿与九十岁以上的老年人,因其角膜功能差,不适合捐献的。一般情况下在死后6小时以内、冬季在死后12小时以内摘取才有价值,角膜上皮完整、基质透明、厚度不变者(无水肿)为佳,如果将新鲜角膜材料经保存液或深低温特殊处理,则可保持数天或数周后待用。
但是下面这些供体的角膜不能用于移植:1、某些传染性疾病如艾滋病、梅毒、狂犬病、破伤风、麻风、白喉、病毒性肝炎、脑炎、脊髓灰质炎等; 2、恶性肿瘤已侵犯眼组织者以及白血病,何杰金氏病等; 3、某些眼部疾病如眼前段恶性肿瘤、视网膜母细胞瘤、病毒性角膜炎、角膜变性或疤痕、青光眼、虹膜睫状体炎、化脓性眼内炎以及做过内眼手术者等。
捐献细则
眼角膜的捐献中华人民共和国法律规定,活人生前不可以捐献眼角膜,因为眼角膜捐献了眼睛也就看不见了,成了残疾人,这是有悖道德伦理的,所以不允许。但可以填写捐献眼角膜的意向书,在死后将眼角膜捐献出来。 捐献眼角膜是指去世后捐献,但生前要办好有关手续。捐献者须是生前自愿或身后家属同意,以尊重自愿为原则。年龄以6至60岁为好。如用作医学科研则不受年龄和疾病的限制。
角膜捐献是指在逝世后捐出眼角膜以帮助因角膜病变而失明的人重见光明。成功的角膜移植可以使视力恢复正常。所以,捐献眼角膜可以使因角膜病变而失明的人重见光明。
眼角膜疾病学
眼角膜疾病学综合运用实践医学、眼科疾病学、生物学、物理学、化学等的理论知识和医疗技术,研究有关人体眼角膜炎疾病的发病部位、性质、病因、病症、病理及其诊断、治疗、预防的原则、原理、方法、手段、措施和程序等的一门新兴学科。属于眼科疾病学的一个分支学科 。
技术发展
猪眼角膜移植
2017年8月一位右眼几近失明的27岁湖北男子,在长沙某医院移植猪眼角膜后视力开始恢复。截止8月17日患者视力已经恢复到0.3。
张华(化名)的右眼得了“坏死性角膜基质炎”,需要做板层角膜移植,以免加深右眼感染。之后,医院决定给患者实施生物角膜移植手术,即猪眼角膜移植。猪眼角膜移植,不是直接把猪的眼角膜移植到人的眼球上,而是经过特殊工艺处理,将角膜的三维立体结构移植到人的眼球上,形成一个新的角膜组织。
角膜移植中心的主任唐仁泓表示:猪眼角膜没有血管供给,不用配型,手术成功率高达90%。维持视力的时间,主要取决于患者的排斥反应,移植猪的眼角膜和人的眼角膜都有可能出现排斥反应。猪眼角膜是临时替代品,没有人的眼角膜好,但临床上使用它,是因为国内缺乏人体捐献角膜,很多病人没有机会获得人体角膜移植。猪眼角膜的参数与人体比较接近,比猫、狗这些动物的眼角膜,优势突出很多,即使是猪的眼角膜,也要经过筛选,具体要看猪眼角膜的各项参数,还有它的细胞成分等,这些都要弄清楚才能用。此次猪眼角膜移植案例最先由深圳一家公司研发,2016年开始应用于临床。从2016年开始,国内包括北京、武汉、湖南地区在内的一些医院,开始做猪眼角膜移植手术,但成功的还不到10例。