病因
转移性肺癌是身体其他部位的恶性肿瘤转移而来,其途径可以是血行播散、淋巴道转移或邻近器官直接侵犯。以绒毛膜癌、乳腺癌多见,恶性软组织肿瘤、肝癌、骨肉瘤和胰腺癌次之;还有甲状腺癌、肾癌、前列腺癌等。[1]
肺转移瘤以血行转移最为常见,血行转移为肿瘤细胞经腔静脉回流到右心而转移到肺。淋巴道转移多由血行转移至肺小动脉及毛细血管床,继而穿过血管壁侵入支气管血管周围淋巴结。常发生于支气管血管周围间质、小叶间隔及胸膜下间质,并通过淋巴管在肺内播散。肿瘤向肺内直接转移的原发病变为胸膜、胸壁及纵隔的恶性肿瘤。
临床表现
转移性肺癌大多数无特异性临床表现,约2/3患者无症状,1/3患者出现不典型的症状,如咳嗽、咳痰、咯血、胸闷、胸痛及气短,晚期可以出现呼吸困难、低热、消瘦等表现。转移性肺癌临床症状轻重与原发肿瘤的组织类型、转移途径、受累范围有密切关系,如果转移性肺癌并发癌性淋巴管炎、大量胸腔积液、肺不张或上腔静脉受压时,则呼吸困难更为明显。继发感染可有发热。肺性肥大性骨关节病和杵状指比原发性肺癌少见。
转移性肺癌的临床症状随转移部位的不同而不同,如果转移发生在肺间质,为孤立性结节时,常无临床症状;如果转移灶位于支气管内膜,患者可出现呼吸道症状;临床出现胸痛常见于同时有肋骨转移者;少数病例的支气管黏膜受侵犯可出现小量咯血,但绒膜癌肺转移可发生大咯血;当转移瘤侵犯胸膜、主支气管或邻近结构时,可出现与原发性支气管肺癌相同的症状,如咳嗽、痰中带血丝、胸痛、胸闷、气急等。
转移性肺癌的发生时间一般在原发肿瘤治疗后的7个月到3年间,有15%~30%科首先出现肺部转移,而原发肿瘤尚未查出或难于查出,这多见于消化系统肿瘤,如:胃癌、肝癌、胰腺癌等。
诊断
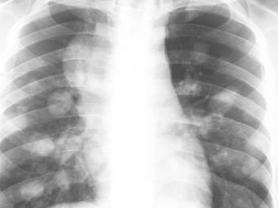
1.影像学特点
转移性肺癌的X线表现:
(1)结节型通常是肺小动脉和静脉内的小癌栓所致。X线线上表现为单个、数个或数十个肺部结节,结节病灶分布在下肺叶较上肺叶多。部分转移性肺癌病灶表现为粟粒型。单发转移性肺癌胸部CT表现为边缘光滑或浅分叶,四周一般没有子病灶。肾癌转移性肺癌的转移结节可成“炮弹样”阴影,甲状腺来源的转移性肺癌可呈“雪花样”改变,来源于骨肉瘤或软骨肉瘤的转移性肺癌可伴有钙化。无论是单发,还是多发性肺转移结节一般都不发生肺门及纵隔淋巴结肿大。
(2)淋巴和间质播散型为淋巴道转移的特征。首先出现肺门浓密阴影,然后向肺野放射性扩散,呈向心性分布。高分辨CT薄层扫描可见肺间质增厚,外周纹理增多,肺叶间裂增宽。
(3)癌栓型常和淋巴和间质播散型混合存在,也可单独出现。影响学上可见肺动脉扩张,右心房扩大。CT肺血管造影可见肺动脉1~4级血管腔内充盈缺损。胸部强化MRI可见肺动脉瘤栓信号。
(4)气管内型X线胸片可见气管狭窄,肺呈段、叶或全肺不张。多见于乳腺啊、结直肠癌、肾癌和其他泌尿系统肿瘤肺转移癌。
(5)胸膜播散型胸部X线片见胸腔积液,胸部CT可见胸膜结节及胸腔积液。
2.肿瘤标致物
当原发肿瘤灶不明显时,一些肿瘤标致物有助于转移性肺癌的诊断。如:AFP升高提示肝癌、睾丸癌或其他生殖细胞癌肺转移;CEA明显升高提示大肠癌、胃癌和胰腺癌;B-HCG升高提示绒毛膜癌和生殖细胞癌;ACP、PSA升高提示前列腺癌;CA-199升高提示胰腺癌和胆囊癌。
鉴别诊断
1.肺结核瘤
单发、空洞,多呈厚壁裂隙样,可见局限弧形、环形或弥漫性斑点状钙化。与肺门间常有索条状阴影相连,附近肺野有卫星灶。
2.肺曲霉菌球病
肺曲霉菌球病的肺部病变可有典型的空气新月征时,而且可以随体位改变而变化。
3.粟粒性肺结核
当转移性肺癌表现为肺部多发性结节时,需要与粟粒性肺结核鉴别。粟粒性肺结核多发生在较年轻的病人,常常有结核中毒症状,痰检常能查到结核杆菌,血沉加快。
4.肺动脉栓塞
转移性肺癌癌栓型常常需要与急性肺动脉栓塞鉴别。急性肺动脉栓塞常常有深静脉血栓形成的病史、有较严重的肺换气功能不全,肺动脉造影有助于鉴别诊断。
治疗
外科手术治疗、化疗和放射治疗是转移性肺癌的三个主要治疗方法。治疗的选择需要视原发肿瘤的状态、转移性肺癌的类型、部位、数量及患者的一般状况来决定。外科手术治疗是转移性肺癌治疗的第一选择,也是目前治疗转移性肺癌的标准治疗手段。如果没有其他部位的转移,肺转移瘤切除术可以达到根治的效果。许多肿瘤对于化学治疗(化疗)和放射治疗(放疗)均不敏感,如软组织肉瘤肺转移,手术是最重要的治疗手段。从经济学的角度,手术的成本、效果比值也更高。在满足手术条件的患者中,预计超过三分之一的患者能获得长期生存(>5年)。
孤立性肺转移结节并不一定是全身性或不可治愈的原发性恶性肿瘤的临终阶段。转移性肺癌肺切除术患者需要满足的手术条件包括控制原发肿瘤、能完整切除所有转移、没有胸外转移以及心肺功能足以耐受手术。对于转移性肺癌患者,控制原发癌,排除胸外转移,完全切除所有可触及的转移瘤意味着延长生存期。转移性肺癌肺切除术也可用于再分期,提示预后,指导进一步治疗。
对少数病例肺部仅有单个转移结节,或虽有几个转移灶但均属限于一个肺叶或一侧肺内,如原发肿瘤经治疗后已得到控制,无局部复发,身体其他部位经各种检查又未发现另有转移病灶,全身情况可以承受肺切除术者,应考虑手术治疗。但肺切除术的范围应尽量保守,一般仅作楔形或肺段肺叶切除术。术后按肿瘤的病理诊断适当给予抗肿瘤药物治疗。有的病例转移病变切除后经过数月或数年肺部又出现新的孤立性转移病灶,只要其他器官组织仍无转移则尚可再次作肺切除术。
对于双肺多发转移性肺癌,如原发肿瘤经治疗后已得到控制,无局部复发,身体其他部位经各种检查又未发现另有转移病灶,全身情况可以承受肺切除术者,可以应考虑施行经胸骨劈开双肺转移性肺癌的局部切除、同期胸腔镜施行双肺转移性肺癌局部切除或/和分期双侧开胸转移性肺癌局部切除。
化疗对于转移性肺癌疗效有限。化疗的原则是:选择与其原发肿瘤化疗相同的化疗药物。
放射治疗对Wilms肿瘤、Ewing肉瘤和生殖细胞转移性肺癌较敏感,对于一侧肺或双肺单发的转移性肺癌可以给予放疗。
预防
以积极治疗原发肿瘤为主。健康饮食,合理的生活习惯,可以适当的服用增强免疫力的产品,加强患者的体质。
预后
通常肺结节数量少,肿瘤倍增时间长的转移性肺癌患者,肺转移瘤切除术后有较长的无瘤生存期,但是不同恶性肿瘤的转移性肺癌患者术后生存时间也不相同。预后最好的是转移性生殖细胞肿瘤,而转移性黑色素瘤预后最差。最重要的预后指标,往往是反映开胸术后能否长期生存的惟一指标,即肺转移瘤完全切除。如果所有转移病灶能够切除,避免并发症发生,尽量保留肺组织,那么就能获得长期缓解和生存。所有实体肿瘤开胸手术不能完全切除意味着术后生存期缩短。年龄和性别不是影响预后的因素。影响预后的主要因素包括:肺部转移瘤个数、转移瘤直径、转移瘤的部位(单肺或双肺)、倍增时间、肺门纵隔淋巴结转移、原发肿瘤类型及状况等。
饮食
(1)加强营养:肺癌的患者无吞咽困难时,应自由择食,在不影响治疗的情况下,要多吃一些蛋白质,碳水化合物丰富的食品,如瘦肉、鸡、鸭、兔、鱼、虾、豆制品以及各种谷类,一般不限制食量,保证良好的营养,为手术创造良好的条件。
如果营养状况较差,很难耐受手术的创伤,术后愈合慢,易感染,对手术康复极为不利。这就需要术前提高膳食质量。
(2)供给要素饮食:肺癌病人在手术前半个月,除一日三餐外,还要辅加要素饮食。要素饮食含有人体必需的各种营养素,由于营养素齐全可满足机体的需要,不需消化即可在小肠上端吸收,可口服或管饲用之。要素膳可以补充蛋白质营养外,在足够热量供应时,可促进肌肉蛋白的合成,在热量供应不足时,支链氨基酸也能提供更多的热能。
要素膳的种类很多,经口服或管饲。应用时,要从低浓度开始,一般为5%的浓度逐渐递增,若无腹泻、呕吐时,可逐渐加到10%到20%,如果口服应注意慢饮,饮用速度过快时,由于要素膳为高渗液,易产生腹泻和呕吐。要注意适宜的温度,防止过凉而引起腹泻。若每天服用100克要素膳,就能增加热量400千卡,蛋白质16克。同时增加机体的免疫力,能够耐受手术。
(3)术后的饮食调配:手术后根据病情来确定饮食,有的病人在手术第二天就可以进食,但要从清流开始,食物要清淡、细软、易消化吸收为主,因为手术创伤会引起消化系统的功能障碍,所以在食物选择与进补时,不要急于求成。要从最简单开始,若胃肠道无不良反应时,再过渡到半流食,普食。在手术后的一周内,除食用清流、半流外,还要补充要素膳,补充体内的营养。待能正常进食时,再取消要素膳。不论手术前后,都要多吃新鲜蔬菜和水果,如绿、黄、红蔬菜、香菇、黑木耳、芦笋、柠檬、红枣等,因果蔬中含有丰富的维生素C,是抑癌物质,能够阻断癌细胞的生成。
不吃或少吃刺激性食品,包括油炸食品。可经常吃些大蒜,大蒜中含有抗癌物质。要不吸烟和不饮酒。养成良好的生活习惯和饮食习惯,定期体格检查,及时诊断和治疗,就能够延长生命。